若い女性に増えているがん、子宮頸がんを予防しよう
20、30代の女性で子宮頸がんが増えていることをご存じですか? 日本のワクチン接種率は諸外国に比べて低く、年間約1万1,000人1)が子宮頸がんと診断されています。ただ、子宮頸がんはワクチン接種と定期的な検診で予防が期待できるがんなのです。ここでは、子宮頸がんがどのようながんなのか、検査や治療のこと、予防法としてのワクチンの効果や副反応などについて解説します。正しい知識を身につけて、ご自身やお子さんの未来を守りましょう。

監修窪 麻由美 先生(丸の内の森レディースクリニック 副院長)
年間約2,900人が亡くなっている子宮頸がん
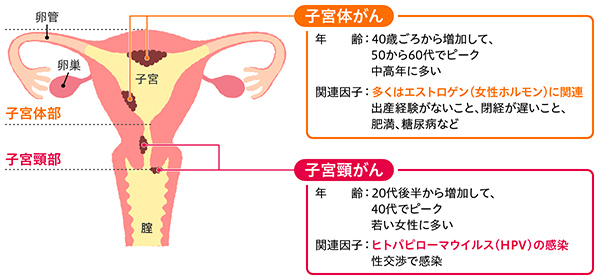
図1 子宮頸がんと子宮体がんの違い2,3)
子宮頸がんとは子宮の中でも「子宮頸部」に生じるがんです。同じく子宮に生じるがんには「子宮体がん」がありますが、がんができる場所やかかりやすい年齢、関連する因子などが異なります(図1)。
どのくらいの人がかかっている?
年間約1万1,000人が子宮頸がんと診断され1)、約2,900人が亡くなっています4)。日本では診断される人も亡くなる人も増加傾向にあり、特に20、30代の若い女性が子宮頸がんになるケースが増えています。
原因は?
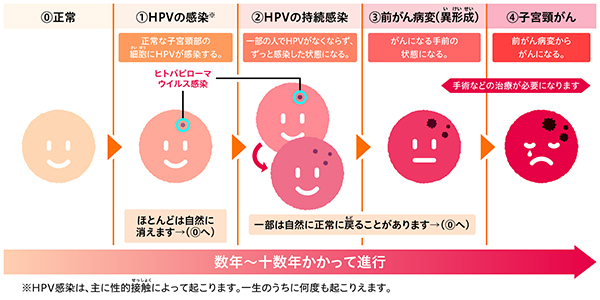
図2 子宮頸がんの進行7)
子宮頸がんの原因のほとんどは「ヒトパピローマウイルス(HPV)」と呼ばれるウイルスの感染であることが分かっています。HPVは性交渉によって感染するごくありふれたウイルスであり、海外では性交渉の経験がある女性のうち50~80%は一生に一度はHPVに感染すると報告されています5)。ただし、HPVに感染したすべての人が子宮頸がんになるわけではありません。感染した場合の多くはウイルスが自然に排除されます。
また、HPVには200種類以上の遺伝子型(タイプ)があり、どのタイプのHPVに感染するかによって生じる病気は異なります6)。しかし、子宮頸がんを引き起こすタイプのHPVに感染後、自然に排除されず、数年から数十年にわたって感染が持続した場合には、子宮頸がんになることがあると報告されています(図2)5)。
ほとんどが無症状。検診で異常が見つかることが多い
子宮頸がんになった場合、どんな症状が出る?
進行しない限り、症状はほとんどありません。自分自身で気付きにくいがんであるからこそ、定期的に検診を受けることが重要です。
どんな検査を行う?
細胞診:子宮頸がん検診で行われている検査で、異常な細胞があるかどうかを調べることができます。専用のブラシで子宮頸部をこすって細胞を採取し、色素で染めて顕微鏡で調べます。異常な細胞が見つかった場合はコルポスコピー検査(精密検査)を行います。図2のように、がんまでの段階はいくつかあるため、この検査で異常が見つかったとしても、がんと決まったわけではありません。
HPV検査:HPVに感染しているかどうか、特に子宮頸がんに関連性の高いタイプのウイルスに感染しているかどうかを調べる検査です。検査法は細胞診と同じで、専用のブラシで子宮頸部から細胞をこすり取り、その細胞を調べます。細胞診で異常が見つかった場合に、さらにコルポスコピー検査(精密検査)を行うべきかどうかを判断する目的で実施されることもあります。
コルポスコピー検査(精密検査):細胞診で異常があった場合に行う、確定診断のための検査です。コルポスコープと呼ばれる拡大鏡を用いて子宮頸部を観察し、疑わしい部分があればその組織を採取して顕微鏡で調べます。子宮頸部のどこに疑わしい組織があるか、がんがどのくらい子宮頸部の内部に入り込んでいるか、などを調べることができます。
子宮頸がん治療の後遺症で将来の妊娠に影響が出ることも
子宮頸がんの治療をどのように行うかは、どのくらいがんが進行しているか(ステージ)により異なります。ごく初期の場合であれば、がんの部分を円錐型に切除する円錐切除術が行われます。
進行している場合は、他の臓器への転移を防ぐために子宮や卵巣、リンパ節などをすべて切除する手術を行い、そこに放射線治療や薬物治療を組み合わせます。円錐切除の場合は妊娠の可能性を残すことができますが、妊娠したときに流産や早産などのリスクが高まる可能性があります。
また、子宮を含む広範囲を切除する場合は、妊娠ができなくなることに加え、リンパ浮腫で足がひどくむくむ、更年期の症状などが起こることがあります。
子宮頸がん予防のポイントは「HPVワクチン」と「検診」
子宮頸がんを予防するためには「HPVワクチン」と「検診」の2つが重要なポイントです。HPVワクチンを接種することにより、HPV感染の予防だけではなく、子宮頸がんの前がん病変(がんの前段階)を予防する効果や、接種が進んでいる一部の国では、子宮頸がんそのものを予防する効果が得られることも分かってきています5)。また、子宮頸がん検診を定期的に受けることで、がんになる前段階の異常やごく早期の段階でがんを発見することができます。
検診
20歳以上の女性は、2年に1回の頻度で子宮頸がん検診を受けることが推奨されています。ただし、性交渉を経験した後であれば、10代であっても受けることがおすすめです。
HPVワクチン

図3 ワクチン別の予防できるHPV型の違い6)
国内では現在、2価ワクチン、4価ワクチン、9価ワクチンの3種類のHPVワクチンの使用が認められています。先に述べたように、HPVにはたくさんの種類があります。そのうち、2価ワクチンは2種類、4価ワクチンは4種類、9価ワクチンは9種類のウイルスに対して予防効果があるという意味です(図3)。カバーできるウイルスが多い方が望ましいですが、ワクチンにより費用が異なります(無料で接種することができる定期接種やキャッチアップ接種については後述)。
また、2価ワクチン、4価ワクチンであっても、子宮頸がん全体の50~70%の原因であり5)、子宮頸がんに最も関与の強いタイプ(高リスク型)であるHPV16/18型の感染予防効果、子宮頸がん予防効果が報告されています8)。
接種回数は、2価ワクチン、4価ワクチンは3回、9価ワクチンは3回としている接種回数を、9歳以上15歳未満の女性では2回とすることも可能です。いずれのワクチンも、原則は同じワクチンで接種を完了することとされています。また、接種間隔はワクチンの種類により異なります。
-副反応について-
HPVワクチン接種後に起こり得る主な副反応として、発熱、接種した部位の痛みや腫れ、注射による痛み、注射に対する怖さ、興奮などをきっかけとした失神などが挙げられます。これらはHPVワクチン特有のものではなく、他のワクチン接種時にも一般的にみられる副反応です。
-接種勧奨の差し控えと安全性について-
HPVワクチンは2013年4月に定期接種化されましたが、接種部位以外の体の広い範囲で持続する疼痛などが報告され、さらにその副反応について十分に情報提供できない状況にあることから積極的な勧奨(積極的に接種するように勧めること)は控えられていました。
その後、専門家会議において継続的に議論され、安全性について特段の懸念が認められないこと、接種による有効性が副反応のリスクを上回ることが認められ、2021年11月26日に差し控えの状態が終了となりました。HPVワクチンの副反応については、当時大きく報道されたため、ご存じの方もいらっしゃるかもしれません。
ただ、HPVワクチンは世界で広く接種されているワクチンであり、数多くの研究で特別に副反応が起こりやすいわけではないことが確かめられています。メリット、デメリット両方の情報を正しく理解し、接種するかどうかを判断しましょう。
ワクチンの定期接種とキャッチアップ接種
接種方法は住民票のある自治体から送られてくる通知を確認しましょう。
定期接種
小学校6年生~高校1年生相当の女子を対象に行われています。
キャッチアップ接種
HPVワクチンは接種勧奨を差し控えた時期があったため、当時定期接種の対象であっても公費での接種機会を逃した方がいます。その方々が、定期接種の対象年齢を超えても、公費で受けることができる接種を「キャッチアップ接種」といいます。
具体的には次の2つを満たす方が、キャッチアップ接種の対象となります。
・平成9年度生まれ~平成17年度生まれ(誕生日が1997年4月2日~2006年4月1日)の女性※
・過去にHPVワクチンの接種を合計3回受けていない
※このほか、平成18、19(2006、2007)年度生まれの方は、定期接種の対象年齢を超えても、令和7(2025)年3月末まで接種することができます。
定期接種、キャッチアップ接種の対象年齢以外の女性や男性の接種について
接種対象年齢を過ぎている女性であっても、その時点で全部のタイプのHPVに感染している可能性は少ないため、接種のメリットはあります。また、実は男性にも接種のメリットはあるのです。男性もかかる可能性がある中咽頭がん、肛門がん、そして陰茎がん、尖圭(せんけい)コンジローマなどはHPVウイルスの感染が原因と考えられています。
そのため、ワクチン接種はパートナーへのHPVウイルスの感染を予防できるだけではなく、男性自身に関連する病気にかかるリスクも減らすことができます。現在、男性には4価ワクチンの接種が承認されています。WHOの調査によると、アメリカやイギリス、フランス、オーストラリアなど少なくとも39ヵ国で男性の接種も公費補助の対象となっているのですが9)、現在の日本では、男性や接種対象年齢を過ぎている女性は、任意接種になるため、全額自己負担となります。
窪先生からのメッセージ
子宮頸がんはウイルス感染が原因で起こることが分かっており、ワクチンによる感染予防が期待できるがんです。まずは、ウイルスに感染しないことが第一の予防法になります。そして、ワクチンを接種しても感染が100%防げるわけではありませんので、定期的な検診も大切です。
ワクチン接種と検診の両方をあわせて受ける方が増えれば、子宮頸がんの患者さんは徐々に少なくなっていくでしょう。この病気が原因でお子さんを授かることができなかった患者さんや、まだ幼いお子さんを残したまま亡くなってしまった患者さんをたくさん診てきたからこそ、未来ある若い方たちをこれ以上子宮頸がんで亡くしたくない、という思いがあります。
繰り返しになりますが、ぜひワクチン接種と検診の両方を受けていただきたいと思います。また、HPVは性交渉で感染するウイルスですので、男性の方もパートナーに与える感染リスクについて、そしてワクチン接種について考えていただきたいと強く思います。
参考文献
1)国立がん研究センター がん情報サービス: 「がん統計」(厚生労働省人口動態統計)全国がん罹患データ(2016年~2019年)
https://ganjoho.jp/reg_stat/statistics/data/dl/index.html(2023年3月1日閲覧)
2)がん情報サービス がん情報編集委員会編: がんの冊子 各種がんシリーズ 子宮頸がん(第4版)
3) がん情報サービス がん情報編集委員会編: がんの冊子 各種がんシリーズ 子宮体がん(第4版)
4) 国立がん研究センター がん情報サービス: 「がん統計」(厚生労働省人口動態統計)全国がん死亡データ(1958~2021年)
https://ganjoho.jp/reg_stat/statistics/data/dl/index.html(2023年3月1日閲覧)
5)厚生労働省: HPVワクチンに関するQ&A
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou/hpv_qa.html(2023年3月1日閲覧)
6)日本産科婦人科学会: 子宮頸がん予防についての正しい理解のために(第4版)
7)厚生労働省: 小学校6年~高校1年の女の子と保護者の方へ大切なお知らせ(詳細版)
8)厚生労働省: 9価ヒトパピローマウイルス(HPV)ワクチン(シルガード9)について
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou/hpv_9-valentHPVvaccine.html(2023年3月1日閲覧)
9)World Health Organization: Targeted sex of HPV vaccine national immunization programme.
https://app.powerbi.com/view?r=eyJrIjoiNDIxZTFkZGUtMDQ1Ny00MDZkLThiZDktYWFlYTdkOGU2NDcwIiwidCI6ImY2MTBjMGI3LWJkMjQtNGIzOS04MTBiLTNkYzI4MGFmYjU5MCIsImMiOjh9(2023年3月1日閲覧)