専門医の先生にインタビュー:Vol.2 日常生活に影響を及ぼす、見過ごされがちな病気――GERDとLPRD
けれども、GERDやLPRDは、適切な治療によって症状の改善が期待できる病気です。気になる症状が続くときは、「よくある不調」とがまんせず、治療に取り組んでみませんか。
*胃食道逆流症(gastroesophageal reflux disease : GERD)、**咽喉頭逆流症(laryngopharyngeal reflux disease : LPRD)
このシリーズでは、日常の困りごとから治療の選択まで、GERDやLPRDの"気になること"を幅広く取り上げていきます。
ご解説いただくのは、アメリカ東海岸で Foregut Surgeon(GERDを専門とする外科医)としてご活躍の北方敏敬先生です。北方先生は、日本国内でも「社団法人GERD・LPRD診療ネットワーク」の理事として、症状や治療に悩む患者さんや医師に向けた情報発信にも取り組んでおり、最新の知見をわかりやすく解説してくださいます。
Vol.2では、「つらい症状が続いている」「薬の効果を感じにくい」――そんな患者さんの悩みに焦点を当て、適切な治療にたどり着くためのヒントを北方先生に伺います。さらに、薬での改善が難しい場合に検討される"手術治療"のポイントもわかりやすくご紹介します。

監修:
北方 敏敬 先生 (ほっぽう としたか) (Toshitaka Hoppo, MD, PhD, FACS. Past President, Japan Foregut Society. Associate Professor of Surgery, Division of General Surgery, Rutgers Robert Wood Johnson Medical School)
パート1:治療がうまくいかない?
ここでは実際にあった患者さんのエピソードを通して、なぜ適切な治療にたどり着けないのか、その背景とともに、前向きな一歩を踏み出すヒントを伺います。
悩み①:「長引く咳の原因がはっきりせず、いろいろな診療科を転々としている」
――Vol.1では、複数の診療科を回っても、なかなか適切な治療にたどり着けないLPRDの患者さんがいるというお話がありました。なぜ、こうしたことが起きてしまうのでしょうか?
北方先生:
実際、いくつもの診療科を経て私たち専門医のもとにたどり着くLPRDの患者さんは多くいらっしゃいます。
胸やけなどの典型的なGERDの症状があれば、比較的早く適切な治療につながることが多いのですが、咳やのどの違和感といったLPRDの症状は、診断が難しく見逃されやすいのが現状です。咳がなかなか治まらない場合、多くの患者さんは“胃からの逆流” が原因だとは想像できません。医師の側でも、LPRDへの理解が十分でないことが多く、咳の原因が特定されないまま、耳鼻咽喉科や呼吸器科、アレルギー科、時には心療内科など、複数の診療科を紹介されることが珍しくありません。その結果、消化器専門医にたどり着くまでに数年を要する例も見られます。
日本ではこの病気の認知度がさらに低く、状況はより深刻だと言えます。
大切なのは、咳やのどの違和感が長く続く場合は、胃からの逆流も疑って必要な検査(後述します)を受けることです。患者さんご自身も、「薬を飲んでもなかなか良くならない」と感じたら、遠慮せずに医師にそのことを伝え続けてほしいと思います。その声が、適切な治療へつながる大きな一歩になるかもしれませんから。
――適切な治療が遅れると、どんなリスクがあるのでしょうか?
北方先生:
LPRDは胃の内容物が逆流してのどまで達するため、その一部が知らずに気道に入りこむことがあります。これが続くと肺に慢性的な炎症が起こり、重い肺の病気を引き起こしたり、喘息(ぜんそく)の症状を悪化させたりすることもあります。こうしたケースはまれですが、ぜひ知っておいてほしい大切なポイントです。
――GERDの場合はどうでしょうか?
北方先生:
胃液の逆流が続くと、まれに食道の粘膜が胃の粘膜のように変わる「バレット食道」という状態になることがあります。これは食道がんのリスク要因とされています。進行する確率は低いものの、リスクがゼロではないため、気になる症状が続く場合は放置せず、早めに医師に相談してほしいですね。
悩み②:「薬を飲んでも症状が改善しない。このまま治らないのでは?」
――Vol.1では、医療機関を一度も受診せずに20年以上も市販薬を使い続け、かなり悪化した状態で受診されたGERD患者さんのお話がありました。なぜ薬だけで十分な効果が得られなかったのでしょうか?
北方先生:
軽いGERDであれば、食事・生活習慣の改善や少量の薬で症状が落ち着くこともあります。しかし、症状が進むと薬が効きにくくなり、少し横になるだけで胃の内容物が逆流して眠れない、といったつらい状態になることもあります。
こうした症状の違いには、「逆流防止のしくみ」が関係しています。Vol.1でもお話ししたように、食道の出口には、胃の中のものが逆流しないようにする「逆流防止のしくみ」が備わっています。ところが、このしくみが壊れてうまくはたらかなくなると、薬だけでは症状を抑えるのが難しくなってしまうのです。もしかすると多くの方が「PPIは逆流を止めてくれる」と誤解されているかもしれませんが、PPIは、胃酸の分泌を抑えて胃の中の酸性度を弱めることで、胸やけの症状を和らげます。また、胃酸による刺激が減ることで、食道などの粘膜の炎症(食道炎)が治りやすくなります。つまり、PPIは胃内容物の食道への物理的な逆流現象そのものを止めることはできません。よって、呑酸、逆流感や咳など胃内容物の食道への逆流によって引き起こされる症状の原因として「逆流防止のしくみ」に構造的な問題がある場合は、PPIの効果はあまり期待できません。
「逆流防止のしくみ」が崩れてしまった代表的な例が「食道裂孔ヘルニア(図1)」です。これは横隔膜のすき間(食道裂孔)がゆるんで広がり、胃の一部が食道側に押し上げられた状態です。こうしたケースでは、手術によって構造を整え直すことが、より確実な治療につながります。
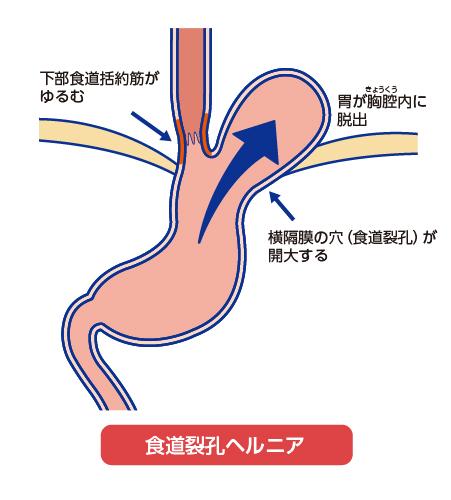
図1:食道裂孔ヘルニアの状態
※図の食道裂孔ヘルニアのパターンは一例です。この他いくつかのパターンがあります。
パート2:GERD・LPRDの手術治療って、どんな感じ?
「手術」と聞くと少し身構えてしまう方もいるかもしれません。実際はどんな治療なのでしょうか。北方先生に手術の進め方について伺いました。
――そもそも、GERDやLPRDの治療は、何を目的に行われるのでしょうか?
北方先生:
GERDやLPRDは命に直接関わる病気ではありませんが、症状がつらく、日常生活に大きな支障をきたすことがあります。治療の目的は、こうしたつらい症状をしっかり抑え、患者さんが日々を快適に過ごせるようにすることです。
――薬や手術といった治療法は、どのように検討されていくのでしょうか?
北方先生:
多くの方は、まず薬で治療を始めます。薬がよく効いて、症状が落ち着く方も少なくありません。ただ先ほどお話ししたように、「逆流防止のしくみ」に構造的な問題があるような場合、薬だけで症状を抑えるのは難しくなります。
そのため、症状がつらく薬を使っても改善しないときは、手術も選択肢に入れ、より詳しい検査を受けることをおすすめします。手術は体への負担があるため、さまざまな検査で「本当に胃から異常な量の逆流があるのか」と「“胃からの逆流”が症状の原因なのか」を見極めていくことが求められます。この判断のために、私たち専門医は少なくとも次の4つの検査を行っています。
- 内視鏡検査:
食道の粘膜の状態を直接観察します。検査時の苦痛を軽減するために、鎮静剤を使用している医療機関もあります。ご不安な方は、遠慮なく相談してみてください。 - 食道透視検査(バリウム検査):
バリウムを飲み、食道の形状を確認します。 - 食道インピーダンス-pHモニタリング検査:
細いチューブを鼻からのどを通って食道に入れ、普段どおりの生活を1日送っていただきながら、胃酸の逆流がどのくらい起きているかを定量的に測定します。症状と逆流との関係も診断できます。食事や睡眠などの制限はありませんが、検査中はお風呂には入れません。 - 食道内圧検査:
同じくチューブを鼻から食道まで入れて、下部食道括約筋の圧力や食道の運動機能を調べる検査です。検査時間は通常30分程度です。
特にLPRDが疑われる患者さんには、簡易診断として症状のスコア化や喉頭内視鏡検査が行われています。しかし、LPRDを疑わせる喉頭内視鏡所見は、多くの無症状健常者にも認められることが知られており、LPRDの確定診断はできません。喉頭内視鏡検査の主な目的は、咳の原因になるLPRD以外の原因がないかどうかをチェックすることです。最近の国際的コンセンサスでは、確定診断をつけるためには下咽頭インピーダンス検査によって胃からの逆流が下咽頭に到達していることを証明することが推奨されています。
検査で、胃からの頻繁な逆流が起きていること、そしてそれが症状に結びついていることを確認できれば、手術によって症状が改善する可能性は非常に高くなります。
――手術では、どのような処置を行うのですか?
北方先生:
先ほどご紹介した「食道裂孔ヘルニア」に対する手術では、主に次の2つの処置を行います。
■食道裂孔ヘルニアの修復
脱出した胃を元の位置に戻します。再び胃が飛び出さないよう、ゆるんで広がった横隔膜の穴(食道裂孔)を縫って締めます(図2)。
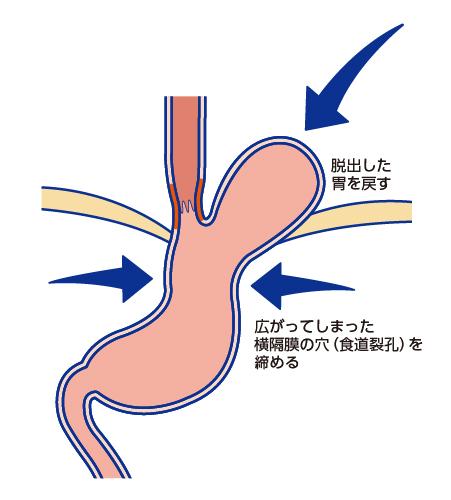
図2:食道裂孔ヘルニアの修復手術のイメージ
■逆流防止のしくみの再建
食道の出口に胃の一部を巻きつけて「一方弁」を作ることにより逆流防止のしくみを作ります。これは、Vol.1でご紹介した「普段はしっかり締まり、食べ物が通るときに一時的に開く“蓋”のはたらき」を再び作り出す処置です。これにより、胃からの逆流はほぼ完全に防がれるようになります。
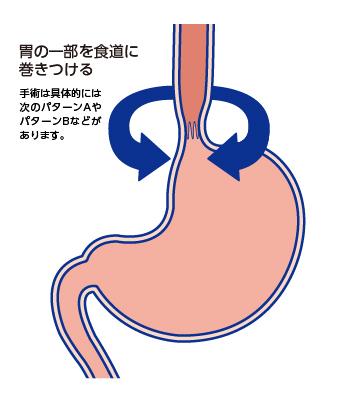
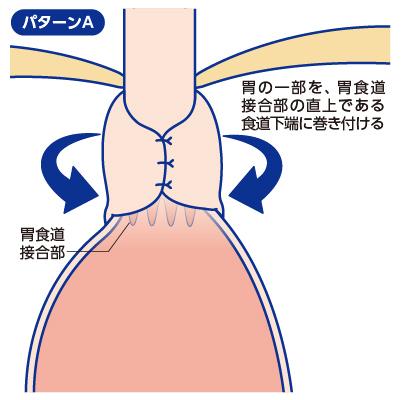
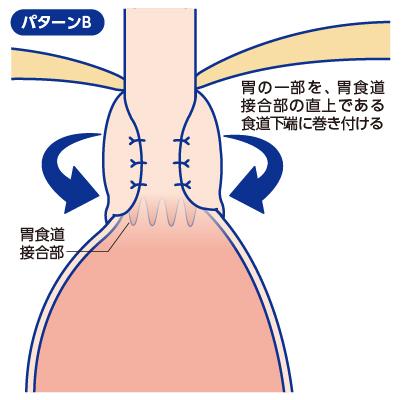
図3:逆流防止のしくみの再建のイメージ
――こうした手術を受けると、どのような効果が期待できるのでしょうか?
北方先生:
手術の目的は、“胃からの逆流をしっかり防ぎ、薬に頼らずつらい症状を和らげ、生活の質(QOL)を改善する”ことです。手術によって逆流がほぼなくなるため、胸やけや酸っぱいものがのどに上がる不快感はほとんど解消します。「手術を受けた日の夜から、横になってぐっすり眠れるようになりました」という患者さんの声もよく聞かれます。
ただし、LPRDの咳症状は手術後すぐに改善しないこともあります。長年の逆流でのどが敏感になっているためで、数カ月かけて徐々に良くなることが多いです。
――この手術にともなう合併症はありますか?
北方先生:
逆流防止のしくみを再建(一方弁)するため、手術後はゲップが出にくくなり、空気がたまりやすくなってお腹の張りやおならが増えることがあります。これらの症状は、多くの場合、時間とともに自然に改善していきます。
ただ、一部の方では手術後に下痢や長く続くお腹の張りが起こることもあります。多くは徐々に落ち着きますが、症状が長引く場合は検査を行い、必要に応じて薬による治療を行います。
――手術当日の流れについて教えてください。
北方先生:
私が普段行っている食道裂孔ヘルニア(逆流防止手術)の手術についてご説明します。この手術は、通常アメリカでは1泊2日(日本では2泊3日*)ほどの入院で行われます。
手術当日の朝に入院し、予定時間になったら手術室へ移動していただきます。手術台に乗ったあとは、全身麻酔で眠っている間に手術が行われます。一般的には、お腹に1センチほどの小さな穴を4〜5カ所開けて行う腹腔鏡下手術です。大きく切開する必要がないため、傷あとが小さく、回復が早いのが特徴です。手術自体は個人差があるものの、およそ1~2時間ほどで終了します。
手術後は病室で少し休んでいただいたあと、回復を早めるために、ベッドから起きて廊下を歩くなど、少しずつ体を動かしていただきます。アメリカでは手術の翌日に歩いて退院される方が多いです(日本では手術の翌々日に退院*)。
*日本国内の例として「四谷メディカルキューブ」の情報を掲載しております。入院日数などの詳細は医療機関によって異なりますので、受診される医療機関にご確認ください。
――手術を受けるときの、心構えや注意点について教えてください。
北方先生:
手術当日は、特別な準備はほとんど必要ありません。前日の夜12時以降は食事を控えていただきますが、これは全身麻酔時に誤嚥(気管に食べ物などの異物が入ってしまうこと)を防ぐための準備です。患者さんにはできるだけリラックスして手術に臨んでいただければと思います。
手術後の制限はほとんどありませんが、ひとつだけ大切な注意点があります。術後6〜8週間ほどは、「腹圧をかけない」ように過ごしてください。たとえば、重いものを持つことや、筋トレなどお腹に力が入る運動は控えてください。また、カラオケで歌う程度であれば問題ないと思われますが、極端に大きな声を出すのは避けたほうがよいかもしれません。
なお、アメリカではよく「夫婦生活はいつから再開できますか?」というご質問をいただきますが、こちらについても、術後6〜8週間はお控えいただくようお願いしています。
食事については、術後5日間は流動食、その後2週間はお粥など軟らかいものを中心にとっていただき、その後、徐々に通常の食事へと戻していきます。
――手術を検討する際、患者さんがセカンドオピニオンを受けることについて、先生はどうお考えですか?
北方先生:
ぜひ受けていただきたいと思います。GERDやLPRDの手術は高度な専門性が求められるため、手術後の経過や満足度は、医師の経験や技術に左右されることがあります。
実際、他の病院で手術を受けたものの症状が改善せず、再手術を希望して私のもとを訪れる患者さんもいます。ただし、再手術は初回に比べて難易度が上がるため、最初の手術を信頼できる専門医に任せることが何より大切です。
日本ではこの手術の件数がまだ多くはなく、専門的に取り組んでいる医師も限られています。だからこそ、どの医師に手術をお願いするかは慎重に判断する必要があります。そのための一つの手段として、セカンドオピニオンを受けることは非常に大切なステップだと考えています。
コラム:広がるロボット手術の可能性
アメリカでは、腹腔鏡下手術の多くに手術支援ロボットが導入されており、私自身もほとんどの手術でロボットを活用しています。特に、食道裂孔ヘルニア手術のように狭い縦隔内での精密な操作が必要な手術では、拡大視され安定した視野を確保できるロボットの性能が大きな助けになります。
また、ロボット支援手術では、手術の様子を大きなスクリーンに映し出し、記録した映像を活用して学ぶこともできるため、若手外科医のトレーニングにも大いに役立っています。
日本でも、ロボット支援手術の普及が少しずつ進んでおり、特にGERDやLPRDの分野では、その利点が大きいため、今後のさらなる広がりを期待しています。
手術支援ロボットDaVinciと、今回のインタビューを受けてくださった北方敏敬先生
パート3:専門医が立ち上げたGERD・LPRD診療ネットワークって?
GERDやLPRDの症状や治療に悩む患者さんに、より質の高い診療を届けることを目指して、「GERD・LPRD診療ネットワーク」が2022年9月に発足しました。このネットワークの創設メンバーで、理事を務める北方先生に、発足の背景や活動内容を伺いました。
――GERD・LPRD診療ネットワークを立ち上げられた経緯について、お聞かせいただけますでしょうか。
北方先生:
これまで日本では、GERDやLPRDのような命に直接関わらない、いわゆる良性の病気は、あまり手術の対象とされてきませんでした。そのため、これらの病気に対する診断法や手術治療は、まだ十分に認知されているとは言えず、手術という選択肢があることさえも、医師のあいだで広く知られていないのが現状です。
GERD・LPRDの症状や治療は患者さんによって本当にさまざまで、少量の薬で改善する方もいれば、薬だけでは効果が不十分で手術が必要になる方もいます。だからこそ、困っている方が取り残されないよう、さまざまな診療科の医師が連携しながら、患者さん一人ひとりに合った治療を提供していくことが大切だと考えています。
実は、GERDやLPRDの診断・治療に対する課題意識は、世界的にも広がりを見せています。アメリカでは2020年に消化器内科と消化器外科が連携する「American Foregut Society」が設立され、私もその立ち上げに関わりました。翌年にはヨーロッパでも同様の組織が誕生。日本でも2022年に一般社団法人GERD・LPRD診療ネットワーク主導で「Japan Foregut Society(JFS)」を立ち上げ、医師同士が連携しながら診療の質を高める取り組みを進めています。現在はそのネットワークがアジア圏にも広がり、2026年には香港、2027年には東京で「Asian Foregut Society」の開催が予定されています。
――このネットワークの具体的な活動内容について、ご紹介いただけますでしょうか。
北方先生:
私たちが目指していることは、いくつかありますが、代表的なものは以下の通りです。
【医療者の学びとネットワークを広げる】
まず重要なのは、GERD・LPRDに関する医療者への教育です。特定の専門医だけでなく、一般診療に携わる先生方にも広く参加していただき、医療者同士のネットワークを広げていきたいと考えています。診断や治療法に関する正しい知識を共有し、診療の質を高めていくことが私たちの目標です。外科医としては、質の高い手術技術の普及にも力を入れていきたいと思っています。
【患者さんと医療をつなぐ】
もう一つは、患者さんと医療者をつなぐネットワークづくりです。適切な治療にたどり着けない方のために、信頼できる医療機関や情報をご案内できる体制を整えつつあります。
また、私たちをきっかけに患者さん同士がつながり、治療体験を共有できる場をつくることも大切だと感じています。実際、「治って本当によかった」という患者さんの声は、私たち医療者にとって何よりの励みになります。
あわせて、患者さんへの啓発活動にも取り組んでいく予定です。今回のインタビュー記事もその一環であり、GERDやLPRDについて、少しでも多くの方に知っていただくきっかけになればと考えています。
コラム:患者さまの声より
実際にGERDを長く患い、特に症状がつらくなったため手術に踏み切った患者様にインタビューしました。
Q1「逆流症状の辛さの程度・手術をなぜ受けようと決心したか(きっかけ)」
GERDと診断されてから何年も薬物治療をしていましたが、特にここ1~2年は症状が悪化して日常生活でもつらい思いをしていました。例えば掃除の際や前かがみになるなど、少しおなかに力を入れるだけでも胃酸が喉奥までこみあげていました。特につらかったのは睡眠中に逆流が起こったときで、息が詰まったような状態でとても苦しくなり目が覚めていました。また、寝起きに喘息の症状も出やすくなりました。後にわかったことですが持病の喘息も逆流症状によって悪化していたのです。夜眠るのも憂鬱で、そのうち不眠ぎみにもなり、本当につらかったのです。
手術を受けようと思ったきっかけは、あまりに苦しくて目覚めてしまったある夜中にインターネットで検索したことでした。すると手術をした方のお話を見かけ、また手術を行っている施設・先生の情報も見つけました。かかりつけの先生からは「GERDで死ぬことは無いから」「GERDで手術をする人っているの?」と言われましたが、関連する書籍なども読み、思い切ってセカンドオピニオンを受けたのです。
Q2「手術前(検査)と、術後の生活面の変化について」
まず、手術が本当に必要なのかを確認するため、内視鏡検査や食道インピーダンス-pHモニタリング検査を行いました。インピーダンス検査は宿泊か在宅かを選べます(※施設による)。ただ機械を持ち歩く形になるので、人目が気になることから私は宿泊で検査しました。細い管を喉奥に通すので、飲み込みの際に少し違和感を覚えましたが、これまでの逆流症状を思えばそこまで苦しくもありませんでした。
手術は腹腔鏡で行うので、身体を切る範囲も小さく1時間程度(※個人差あり)でした。当日、翌日は「本当に大丈夫なのか?」と心配な気持ちもありましたが、回復には日数がそこまでかかりませんでした。また術後早速睡眠がよく取れるようになりました。逆流症状で目が覚めてしまうことは無くなり、寝る前の憂鬱さや不安さも無くなりました。
術後数か月経過しましたが、日常動作で雑巾がけなどかがんだり、重いものを持ったりしても、また満腹になっても逆流症状が起こらなくなり、すっかり快適に過ごせています。以前は甘いものやカレーなど少し脂っこいものを食べると口の中に不快感が残りましたが、それも無くなり食事もおいしく楽しめるようになりました。
Q3「同じような症状でお悩みの方や、手術を受けようか悩んでいる方にむけてメッセージ」
今は人生百年時代ともいいますし、逆流症状は中高年の方で増えてくると聞きます。長い人生で生活上の不便を抱えながら過ごすのはとてもつらいことです。年齢から手術が不安に思う場合もあるかもしれませんが、手術時間も長くなく、身体の負担も大きくはありません。今の治療で中々よくならない、悪化してきてずっと苦しい症状があるなど悩まれている方は、手術を行っている施設や先生に一度ご相談してみるのもよいと思います。
【製薬会社や医療機器メーカーとの連携】
診断・治療の精度を上げるためには、製薬会社や医療機器メーカーと連携し、最新の情報や知見の共有にも取り組んでいます。また、海外で注目されている新たな技術の国内導入にも力を入れており、たとえばヨーロッパでは、逆流をしっかり防ぎつつ、手術後の合併症を抑えることが期待される新しい手術デバイスが登場しています。こうした技術を日本でも活用できるよう、国内での臨床試験の体制を整え、導入を主導していきたいと考えています。
患者さん、医療者、企業が連携することで、より確かな情報と質の高い治療を届けられると考えています。こうした取り組みを少しずつ形にしながら、日々活動を続けています。
――本日はありがとうございました。最後に、現在治療を受けている方や、症状に悩む方々へメッセージをお願いします。
北方先生:
つらい症状にお悩みの方は、どうか一人で抱え込まず、ぜひ医師にご相談ください。ご自身の症状や気になることを率直に伝えることは、適切な治療を受けるためにとても大切な一歩です。
また、私たちの公式ウェブサイトでは、GERDやLPRDに関する様々な情報を掲載しています。一人でも多くの方が、より良い医療にたどり着けるよう、これからも取り組みを続けていきます。
GERD・LPRDに対する適切な診断・治療の普及と発展に努め、患者さんの健康増進に寄与することを目的に設立され、個々の患者さんに最適な治療を提供することをめざしています。
プロフィール

北方敏敬(ほっぽうとしたか)
Toshitaka Hoppo, MD, PhD, FACS.
Past President, Japan Foregut Society.
Associate Professor of Surgery, Division of General Surgery,
Rutgers Robert Wood Johnson Medical School
(略歴)
1994年3月京都府立医科大学医学部卒業、2005年3月京都大学医学研究科にて医学博士取得。2005年4月よりMcGowan Institute for Regenerative Medicine at University of PittsburghにてPost-doctoral fellow。研究生活中に米国医師免許ECFMG certificate取得。2008年7月より2年間University of Pittsburgh Medical CenterにてMinimally invasive thoracic and foregut surgery clinical fellow、更に2年間Assistant Research Professorとして臨床研究に従事。2012年attending foregut surgeonとしてAllegheny Health NetworkにてEsophageal Instituteを設立し、全米初のMinimally invasive foregut surgery fellowship programをスタート。2022年7月金芳堂より「PPIが効かない!その時にどうする?GERD・LPRDの診かた」を出版。同年9月社団法人GERD・LPRD診療ネットワークを設立(理事)。2023年11月初代会長として第一回Japan Foregut Societyを旗揚げ。2023年12月よりNJ州Rutgers Robert Wood Johnson Medical Schoolに移籍し現在に至る。現在、LINX® Reflux Management System(Johnson & Johnson)の公式インストラクターとして米国東海岸地域の手術指導、および手術支援ロボットDaVinciによるforegut surgeryの手術指導に従事。