胃食道逆流症(GERD)は逆流性食道炎とどう違う?症状や対処法について解説

監修
関 洋介 先生 (四谷メディカルキューブ 消化器外科 減量・糖尿病外科センター 副センター長 臨床研究管理部 部長 一般社団法人GERD・LPRD診療ネットワーク(Japan Society for GERD・LPRD Network)理事長)
胃食道逆流症(GERD)とは?
強い酸性の消化液「胃酸」が食道に逆流してくる“新国民病”
胃食道逆流症とは、文字どおり、胃の中のものが胃から食道へ逆流する病気です。英語(gastroesophageal reflux disease)の頭文字をとって「GERD(ガード)」と呼ばれることもあります。
めったに命にかかわるような病気ではないのですが、胸やけなどの不快な症状が続いて、生活の質(QOL)が大きく低下してしまうことが少なくないという特徴があります。近年、国内で患者数が増加しており、成人の1~2割が該当するのではないかとされ、“新国民病”ともいわれています。
なお、胸やけがすべて胃食道逆流症によるものとは限らず、他の病気が原因のこともあり、胃食道逆流症かどうかの判断には医師の診察が必要です。気になる症状があるなら、速やかに受診するようにしましょう。
食道は胃と違って胃酸に弱い
この病気で、胃から食道へと逆流してくるものとして、食べ物や飲み物も該当しますが、それら以外に胃で分泌されている消化液も含まれます。特に問題になるのが、強い酸性の消化液である「胃酸」です。
胃酸にさらされやすい胃の内壁(粘膜)は、酸を中和する粘液によって保護されているのですが、本来なら胃酸にさらされないはずの食道には、そのような仕組みがありません。そのため胃酸が逆流してくると、酸によって食道の粘膜に、容易にダメージが生じてしまいます。
胃食道逆流症が起こる原因
食道と胃の境目には「下部食道括約筋(かぶしょくどうかつやくきん)」という筋肉があり、食べ物や飲み物が胃に入るとき以外は逆流が起こらないように、この筋肉がしっかり閉じています。また、食道の内壁の筋肉は、口から胃の方向へぜん動運動(食べたものを胃の中へ運ぶための運動)をしています。これらの仕組みのおかげで、たとえ逆立ちをしていても、飲み込んだ食べ物は基本的に逆流してくることはありません。
ところが、これらの仕組みがしっかり働いていない場合、または、胃酸や胃の内容物が多すぎる場合には、逆流という現象が起こりやすくなります。
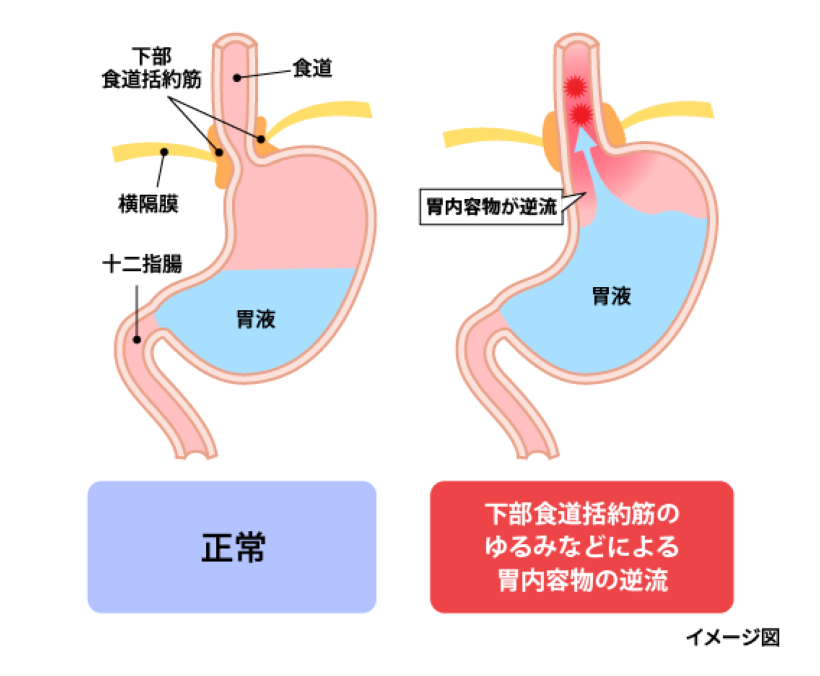
胃の内容物の逆流が起こりやすくなる、より具体的な原因をいくつか挙げてみましょう。
胃酸過多
胃酸の分泌量が多いほど、胃酸の逆流が起こりやすくなります。胃酸分泌が増える原因としては、食べ過ぎや、脂っこいものの摂取などが該当します。
食道裂孔(しょくどうれっこう)ヘルニア
「食道裂孔ヘルニア」とは、本来は横隔膜よりも下に位置している胃の一部が、横隔膜よりも上に入り込んでしまっている状態のことです。これも逆流が起こりやすくなる一因です。
腹圧が高い
「腹圧」とは、お腹の中から外へ向かう力のこと。肥満や着衣による腹部の締め付けなどによって腹圧が上昇し、逆流が起こりやすくなります。
食道のぜん動運動の低下
たとえ胃酸や胃の内容物が一時的に逆流しても、食道のぜん動運動がきちんと働けば逆流したものは胃に戻され、食道への悪影響は抑えられます。しかし、ぜん動運動がしっかり働かないと、逆流してきたものが長時間、食道内に留まることになって、食道粘膜のダメージが大きくなってしまいます。
薬の副作用
何らかの病気の治療薬の副作用で、下部食道括約筋がゆるみやすくなったり、食道のぜん動運動が低下したりすることがあります。例えば抗コリン作用(自律神経のうちの副交感神経を抑える作用)のある薬、高血圧や狭心症の治療薬の一部があてはまります。
胃食道逆流症と逆流性食道炎の違い
胃食道逆流症に似た病名に「逆流性食道炎」というものがあります。
逆流性食道炎とは、胃食道逆流症のタイプの一つに分類される病気のことです。胃食道逆流症で、かつ、食道の粘膜に胃酸のダメージによる炎症やびらん(粘膜や皮膚の表層が欠落した状態)などを内視鏡検査で確認された場合は、「逆流性食道炎」と診断されます。
※逆流性食道炎の中には、内視鏡検査で炎症やびらんがみられるのに胃食道逆流症の症状(胸やけなど)がないこともあり、これは「無症候性逆流性食道炎」と呼ばれます。
一方で、胃食道逆流症の症状があるにもかかわらず、内視鏡検査では炎症やびらんを確認できないという患者さんも、実際には少なくありません。この場合は「非びらん性胃食道逆流症」と呼ばれます。英語(non-erosive reflux disease)の頭文字をとって、「NERD」(ナード)ということもあります。
胃食道逆流症(GERD)のタイプと定義
| 病名(GERDのタイプ名) | 病名の意味(病気の定義) | |
|---|---|---|
| 逆流性食道炎 | 内視鏡検査で食道粘膜に炎症やびらんが確認される胃食道逆流症 | |
| 無症候性逆流性食道炎 | 内視鏡検査で食道粘膜に炎症やびらんが確認されるにもかかわらず、症状のない胃食道逆流症 | |
| 非びらん性胃食道逆流症(NERD) | 内視鏡検査で食道粘膜に炎症やびらんが確認されないにもかかわらず、症状のある胃食道逆流症 | |
まとめると、胃食道逆流症(GERD)の中で食道粘膜のダメージが確認できるものが「逆流性食道炎」、確認できないものが「非びらん性胃食道逆流症(NERD)」となります。
【プチメモ】非びらん性胃食道逆流症(NERD)
内視鏡では異常が確認されないのに症状に悩まされる、非びらん性胃食道逆流症。この病気には、食道粘膜の知覚過敏(少しの刺激で症状が起こりやすくなる状態)や食道ぜん動運動の低下、胃の内容物の逆流によるダメージを残さない程度の刺激、こういったことが関係して生じると考えられています。患者さんの数は逆流性食道炎よりも多く、また、胸やけなどの不快な自覚症状も、逆流性食道炎よりもむしろ強い傾向があるようです。
胃食道逆流症によって起こる症状や合併症
食道や胃に関連する症状
胸やけ
みぞおちの辺りが焼けるような感じ、熱くなるような感じなどと表現される症状です。食後や睡眠中に起こりやすい傾向があり、それには食事によって胃酸の分泌が増えることと、睡眠中は逆流した胃酸が食道内に留まりやすいことが関係していると考えられています。
呑酸(どんさん)
胃液がのどや口の中に上がってきたときの症状で、患者さんはしばしば「酸っぱいものが逆流する」と表現します。
食べ物がつかえる感じ
「のどに何かがつかえている」と訴えられる症状です。そのような感じがするだけの場合と、食道粘膜が変化(瘢痕化(はんこんか)〈傷あとが残ったようになること〉)してしまっていて実際に食べ物がのどを通りにくくなっている場合があります。
胸の痛み
胸が締め付けられるような痛みで、狭心症の発作に似た痛みが現れることもあります。胸痛の原因として、心臓が原因の場合を除けば、胃食道逆流症が最も多いとされています。
その他
お腹が張った感じや胃が重たいという症状、あるいは食後の吐き気、おくび(げっぷ)なども現れることがあります。
胃や食道以外に生じる症状や影響
せきが長引く

逆流した胃酸や胃の内容物が気道(空気の通り道)に入り誤嚥(ごえん)を起こしそうになったときに、せきが出ることも。胃食道逆流症の患者さんの十数パーセントに慢性のせきが認められるという報告があります。
<関連記事>
のど(喉)の違和感・つかえの正体は胃酸などの逆流?原因や対処法を解説
喘息(ぜんそく)
胃食道逆流症の患者さんに、喘息が多いことが知られています。これらを併発している患者さんでは、胃食道逆流症の治療薬の一つであるプロトンポンプ阻害薬(詳しくは後で解説します)によって、胃食道逆流症の症状に加え、喘息の状態も良くなることがあります。
睡眠障害
胸やけなどは横になったときに生じやすいものです。そのため睡眠が妨げられてしまうことも。また、睡眠障害が食道の知覚過敏に関係していて、そのために胃食道逆流症の症状を引き起こす可能性も指摘されています。
虫歯
強い酸性の液体が口まで上がってくることで、歯の表面が溶けやすくなり、虫歯のリスクが高くなります。
咽頭炎や喉頭炎、声がれ
のどに逆流した胃酸の影響などで気道の粘膜がダメージを受けて、咽頭炎や喉頭炎が起きることも。このとき、声がかれるという症状が現れることがあります。より詳しくはページ末尾の(咽喉頭逆流症【いんこうとうぎゃくりゅうしょう/LPRD:Laryngopharyngeal Reflux Disease】)をご覧ください。
<関連記事>
のど(喉)に何か張り付いてる感じがするときの対処法とは?原因や受診科も紹介
誤嚥性肺炎(ごえんせいはいえん)
逆流してきた胃液や胃の内容物が、のどから気道の奥に入り込み、誤嚥性肺炎が起きてしまうことがあります。
その他
睡眠時無呼吸症候群や慢性副鼻腔炎、COPD(肺気腫や慢性気管支炎)、中耳炎などとの関連を示すものもあります。
逆流性食道炎の合併症
胃食道逆流症の中でも逆流性食道炎の場合は、次のような合併症が起きることがあります。
食道の出血
食道粘膜のダメージによって、そこから出血が起きることがあります。出血の量は通常わずかですが、まれに大量に出血して吐血する(血を吐く)ようなことも。また、少量の出血でも長期間続くと貧血傾向になります。
食道が狭くなる
食道粘膜の炎症やびらんを繰り返しているうちに、粘膜が瘢痕化(はんこんか)して食道が狭くなってしまうことがあります。
バレット食道と食道がん
慢性的な炎症の結果、食道の粘膜が胃の内壁と同じ性質の粘膜に置き換わることがあり、これを「バレット食道」といいます。バレット食道そのものの症状はほとんどないのですが、この状態を下地として食道がんが発生することがあります。
胃食道逆流症が疑われる場合の診察や検査
問診

医療機関を受診すると、通常はまず問診によって、胸やけや呑酸などの症状の有無が確認されます。また、それらの症状の程度を点数化して判断するツールもあり、診断の際に補助的に利用されています。
内視鏡検査
胃食道逆流症の診断に際して必須というわけではないものの、食道がんや胃潰瘍などではないことを確認するために、内視鏡検査を受けることが望ましいとされています。特に、既に治療を開始していても症状がなかなか改善しない場合は、きちんと内視鏡検査を受けたほうが良いでしょう。
なお、内視鏡検査を受けても原因がよくわからないときは、食道のぜん動運動や下部食道括約筋の検査、胃酸以外の原因による食道炎の検査など、より専門的な検査も必要になってきます。
PPIテスト
胃食道逆流症が疑われて、かつ、重大な病気の可能性は考えにくいという場合、「PPIテスト」という診断方法が用いられることがあります。これは、胃酸の分泌を抑制する「プロトンポンプ阻害薬(PPI)」という薬を試験的に用いて症状が改善したら、胃食道逆流症と診断し治療を継続するという方法です。ただし、経過が長引く、薬をやめるとすぐぶり返す場合には他の病気の可能性をしっかり否定しておく必要があるので、改めて内視鏡検査などを受けるようにしましょう。
胃食道逆流症の治療法
生活習慣の見直し
この病気の治療では、胃酸や胃の内容物の逆流を生じやすくしてしまう生活パターンの見直しも必要です。例えば、食べ過ぎやそれによる肥満、食直後に横になるといった習慣です。
生活習慣の影響が強い場合には、それらを改めるだけでも症状を軽くすることができます。詳しくは「胃酸の逆流を防ぐ生活習慣」で解説します。
薬による治療

薬による治療では、胃酸の分泌を抑える薬、胃酸を中和して酸性度を下げる薬、食道のぜん動運動を高める薬などが処方されます。また、これらの薬の一部は市販薬の成分としても使われています。
胃酸の分泌を抑える薬
H2ブロッカー:
胃酸の分泌にかかわるヒスタミンという物質が「H2受容体」に作用する働きをブロックする薬で、「H2ブロッカー」と呼ばれています。この薬は長い歴史があり、スイッチOTC(もともとは医師の処方薬であったものをOTC〈市販薬〉とした〈スイッチした〉薬のこと)としても長く使われています。
プロトンポンプ阻害薬/プロトンポンプインヒビター(PPI):
プロトンポンプ(proton pump;PP)とは、胃粘膜にある胃酸を分泌する最終段階の仕組みのことです。そしてプロトンポンプインヒビターとは、その働きを阻害する薬(Inhibitor〈インヒビター〉)という意味です。
H2ブロッカーの後に登場した薬で、胃酸の分泌を強力に抑制します。過剰な胃酸分泌が関係している病気の治療ガイドライン※1の多くで、第一選択薬(最初に処方することを考慮すべき薬)として扱われています。スイッチOTC※2化され、2025年から市販薬としても使えるようになりました。
- プロトンポンプ阻害薬(PPI)が配合されたアリナミン製薬の製品
-
※1 最新の科学的根拠に基づき、医師の診断や治療方法がまとめられたもの
※2 スイッチOTC医薬品:医師による処方が必要だった医薬品がドラッグストアなどで購入できるようになったもの。OTCとは「Over The Counter」の頭文字をとったもので、ドラッグストアなどで購入できる医薬品を指す。
カリウムイオン競合型アシッドブロッカー(P-CAB※3):
より新しいタイプのPPIで、胃酸の分泌をより強力に抑え、また効果の現れ方が速く、効果の個人差が少ないといった特徴があります。
※3 Potassium-Competitive Acid Blocker(カリウムイオン競合型アシッドブロッカー)の略
酸を中和したり酸の刺激を弱める薬
強い酸性の液体である胃酸を中和することで、食道粘膜への刺激を抑える薬です。服用後に短時間で効果が現れる反面、効果の持続時間が短い傾向があることが知られています。症状が現れたときに補助的に使われることが多い薬です。
食道や胃のぜん動運動を促進する薬
胃酸の分泌を抑える薬では十分に症状を抑えられないときに、食道や胃の働きを高める薬も処方されることがあります。
その他の薬
他にも、すっきりとしない症状や胃もたれを感じやすい場合には、健胃薬と呼ばれる薬(主に漢方薬)や、消化液(消化酵素)の成分(胆汁酸など)を用いた薬、胃痛がある場合には胃のけいれんを抑える薬などが、胃酸分泌抑制薬と合わせて処方されることがあります。
手術による治療
薬を服用しても症状が十分に改善しない場合や、明らかな食道裂孔ヘルニアがある場合などには、手術が検討されます。
手術では、食道裂孔ヘルニアを修復したり、食道と胃のつなぎ目部分(噴門)の調整をしたりします。また近年では、内視鏡により噴門に人工的な潰瘍を作り、その潰瘍が瘢痕化することで食道の内腔が狭くなることを利用して、逆流を防ぐという手法も試みられています。症状の程度に合わせて、適切な治療が選択できることが大切です。胃食道逆流症の難治症例や、関連症状に詳しい専門医に相談することも検討できると良いでしょう。
胃食道逆流症になりやすい人ってどんな人?

生活習慣
食習慣:
大食する人や脂っこいものを好む人は、症状が現れやすい傾向があります。ただし日本人高齢者では、脂っこいものよりもまんじゅうやあんパンなどの糖質食品を摂取後に、症状が現れやすいともいわれています。
飲酒:
アルコールは下部食道括約筋をゆるめ、かつ胃酸分泌を増加させるため、逆流症状を引き起こしやすくします。
喫煙:
タバコもリスク因子です。禁煙によって、胸やけなどの症状が軽くなることが知られています。
肥満、高齢の方
肥満は腹圧を高めて胃酸の逆流を引き起こしやすくします。
近年、中年男性の肥満化が進んでいますが、そのことが胃食道逆流症の患者数増加に関係しているのではないかという考え方もあります。一方、高齢になると、食道裂孔ヘルニアが増えてきます。
ピロリ菌に感染していない
胃潰瘍や胃がんの主要な原因として知られているピロリ菌。実は、ピロリ菌に感染している人は胃酸分泌が少なく、反対に感染していない人や除菌治療が成功した人は胃酸分泌が多く、胃食道逆流症になりやすい傾向のあることが知られています。
上下水道が整備されたこと(ピロリ菌は整備の不十分な井戸水などに生息している)、および、除菌治療が普及したことでピロリ菌感染者が減少し、胃食道逆流症の患者数は増加しています。
胃酸の逆流を防ぐ生活習慣
胃酸の逆流の対処法について、約3分でポイントを理解できるようコンパクトにまとめた解説動画はこちら
【ほぼ3分でわかる】のどの違和感・つかえの正体は胃酸?逆流の原因や対処法

食事の工夫
食べ過ぎない、ゆっくり食べる
食べ過ぎると胃酸の分泌が増加します。また、早食いをすると、よく噛まずに飲み込んでしまうため、おくび(げっぷ)が出やすくなります。
脂っこいものは控えめにする
脂っこいものも胃酸分泌を増やします。ただし前述のように、日本人高齢者では糖質食品の摂取後に逆流症状が起きやすいという人もいます。
アルコール、カフェイン、炭酸飲料も控えめに
これらは胃酸分泌を刺激したり、腹圧を高めたり、下部食道括約筋をゆるめたりして、逆流を起こしやすくします。
寝る前には食べない
食べてすぐに横になると、胃の中に未消化の食べ物が多く残っているため、逆流が起こりやすくなります。
肥満の解消
既に解説したように、太っていると腹圧が上昇するため、胃酸や胃の内容物が逆流しやすくなります。肥満は万病のもと。減量を心がけましょう。
寝るときの体勢
角度を調整できるベッドなら、上半身がやや持ち上がるような「頭側挙上(とうそくきょじょう)」という姿勢で横になると、胃酸が逆流しにくくなります。
その他
禁煙
タバコも逆流症状のリスク因子の一つです。喫煙者で胃食道逆流症の患者さんが禁煙すると、症状が軽くなることが報告されています。
ゆったりした服を選ぶ
サイズが小さくてお腹を締め付けるような服を着ると、腹圧が上がって逆流が起こりやすくなります。ゆったりした服を選びましょう。
姿勢に気を付ける
前かがみの姿勢になったときに、逆流が起こりやすい傾向のあることが知られています。なるべく腰の位置を低くして、前かがみにならないようにしたほうが良いでしょう。また、ふだんから背筋を伸ばすように心がけましょう。
生活習慣改善 + 胃酸コントロールで快適な生活を!

胃食道逆流症について解説してきました。冒頭でお話ししたように、この病気が命を左右するようなことはめったにありません。しかし、食事を楽しめなくなったり、睡眠が邪魔されたり、長引くせきを引き起こしたりと、QOLが大きく低下してしまうことの多い病気です。一方で、生活習慣を見直したり、肥満を是正したり、胃酸の分泌を抑える薬を飲んだり、場合によっては手術を選択するなどして、自分に合った治療を実践することで、症状はだいぶコントロールできます。医師や薬剤師などの専門家のアドバイスを参考にして、治療を続けていきましょう。
咽喉頭逆流症(いんこうとうぎゃくりゅうしょう/LPRD:Laryngopharyngeal Reflux Disease)
胃食道逆流症と同じ病態(病気の起こり方)の病気に、「咽喉頭逆流症」があります。これは、胃酸などの胃の内容物の逆流による症状が、食道よりものど(咽頭や喉頭)に強く現れる病気です。のどの痛みや違和感、声のかすれ、長引くせき、息苦しさなどがその具体的な症状です。
治療には胃食道逆流症と同じように、胃酸分泌抑制薬が処方されることが多く、また、生活習慣の改善という点でも胃食道逆流症とほぼ同じような注意が必要とされます。
なお、この病気は胃食道逆流症に併発しやすいものですが、咽喉頭逆流症の症状のみの患者さんもいて、胃酸が原因であると気づきづらい場合もあります。耳鼻咽喉科や呼吸器内科などを受診していて、症状改善が思わしくなく、まだ胃酸の逆流の疑いについて相談したことが無い場合は、消化器の専門医に相談してみると有効な場合があります。
参考文献
「胃食道逆流症 (GERD) 診療ガイドライン 2021 の概説─Potassium-competitive acid blocker (P-CAB) の位置付けについて─」